Autor: Dr. José Paulo Ladeira
Introdução:
As bradicardias, também conhecidas como bradiarritmias, são condições em que o coração bate mais lentamente do que o normal. Embora, em algumas situações, essa condição seja considerada normal, especialmente em indivíduos jovens e saudáveis, a bradicardia pode indicar problemas cardíacos subjacentes que requerem atenção médica.
Neste post, vamos explorar as causas, os sintomas e as abordagens de diagnóstico e tratamento para as bradicardias, oferecendo uma visão abrangente para ajudar a entender essa condição e sua relevância clínica.
O que são as Bradicardias?
As bradicardias ou bradiarritmias são alterações do ritmo e/ou da frequência cardíaca (FC), caracterizadas por uma FC baixa. A bradicardia é considerada absoluta quando a frequência cardíaca está abaixo de 60 bpm e relativa quando está acima desse valor, mas ainda inferior ao esperado para a situação clínica do paciente.
Em muitos casos, pode ser assintomática. Em pacientes jovens com bom condicionamento físico e em situações de tônus vagal excessivo, como casos de estresse, durante o sono e no pós-prandial de refeições copiosas, ela é considerada normal. Para ser considerada patológica deve haver ocorrências de sintomas secundários a repercussões hemodinâmicas na condição do paciente.
Entre os sintomas da bradicardia, destacam-se:
- Angina
- Dispneia
- Sonolência
- Tontura
- Síncope e pré-síncope
- Cansaço e intolerância ao exercício físico
Os sinais clínicos da bradicardia incluem:
- Hipotensão arterial
- Choque
- Congestão pulmonar
- Insuficiência cardíaca
- Rebaixamento do nível de consciência
- Infarto agudo do miocárdio
Fisiopatologia e diagnóstico:
A fisiopatologia da bradiarritmia envolve distúrbios no sistema de condução elétrica do coração, afetando o nó sinoatrial (NSA), nó atrioventricular (NAV) ou o sistema His-Purkinje (SHP). Esses distúrbios podem ser causados por isquemia, fibrose, doenças infiltrativas ou inflamatórias e desequilíbrios eletrolíticos. A isquemia reduz o fluxo sanguíneo e afeta a condução elétrica; a fibrose altera a estrutura do tecido cardíaco; e doenças infiltrativas ou inflamatórias podem interferir na função dos nodos e do sistema de condução.
Para um diagnóstico rápido e eficaz, o eletrocardiograma é o exame de eleição.
Bradicardia Sinusal:
Na Bradicardia Sinusal, o ritmo cardíaco se mantém sem alteração, tendo apenas uma queda na FC e pode ser consequência do uso de determinadas drogas, como betabloqueadores, bloqueadores de canais de cálcio, lítio, antiarrítmicos, clonidina e digoxina. Quando encontrada em pacientes jovens e com bom condicionamento físico, geralmente não possui significado patológico.
A caracterização do ECG para Bradicardia Sinusal segue as informações abaixo:
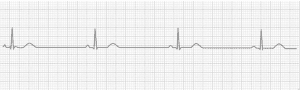
→ Ondas P com orientação normal.
→ A cada onda P há um complexo QRS.
Bradicardia Juncional:
Na bradicardia juncional, não há visualização de onda P precedendo o QRS ou, se ela ocorre, está localizada retrogradamente. Esse ritmo é originado quando as células do NAV são as de maior automatismo e assumem o ritmo diante de uma disfunção do NSA.
A caracterização do ECG para Bradicardia Juncional segue as informações abaixo:

→ Onda P pode preceder, coincidir com ou suceder um complexo QRS.
→ Quando a onda P precede o QRS, o intervalo PR é curto.
→ Quando a onda P coincide com o QRS, ela não é visível.
→ Pode haver ondas P negativas em D2, D3 e aVF antes ou depois do QRS.
Bloqueio Atrioventricular:
Nos bloqueios atrioventriculares (BAV), a falha de condução ocorre na transição entre átrios e ventrículos. Essa falha pode ser contínua ou intermitente. A relação entre as ondas P (resultantes da despolarização atrial) e o complexo QRS (resultante da despolarização ventricular) é o que determina a classificação do bloqueio.
A caracterização do ECG para Bradicardia Juncional segue as informações abaixo:
- BAV de 1º Grau:
 → A cada onda P há um complexo QRS.
→ A cada onda P há um complexo QRS.
→Intervalo PR está aumentado (> 0,2 s).
→ Não é por si só causa de bradicardia.- BAV de 2º Grau Mobitz I:

→ Intervalo PR aumenta progressivamente até que uma onda P não é conduzida (fenômeno de Wenckebach).
→ Geralmente é devido a um atraso no NAV, mas pode ocorrer no feixe de His em pacientes com doença avançada.
→ Intervalo P-P constante.
- BAV de 2º Grau Mobitz II:

→ Lesão intrínseca ao sistema de condução.
→ Ondas P são ou não conduzidas, mas quando conduzidas o PR é constante.
→ É mais frequentemente associado com doença do sistema His-Purkinje.
→ Quando o QRS é estreito é de localização intra-hissiano; quando o QRS é largo, pode ser de localização no tronco do feixe de His ou infra-hissiano.
- BAV de 3º Grau ou BAV total:

→ Lesão intrínseca ao sistema de condução.
→ Dissociação completa entre despolarização atrial e ventricular.
→ Frequência atrial é mais rápida que a ventricular.
→ Se QRS estreito, lesão no nível do NAV; se QRS largo, lesão infranodal.}
→ BAV total (BAVT) de localização pré-hissiana é de bom prognóstico, pois a frequência de escape neste caso é boa (45-65 bpm); quando a localização não é no sistema His-Purkinje, o prognóstico é pior, com escape ventricular baixo e instabilidade elétrica.
Tratamento da Bradicardia:
A bradiarritmia é uma condição que pode variar significativamente em termos de gravidade e tratamento, tornando essencial determinar se o paciente está estável ou instável. Esta distinção é crucial porque define o curso do tratamento e as intervenções necessárias para estabilizar o paciente.
Avaliação do Paciente Instável:
A bradiarritmia pode ser sinusal, juncional ou um bloqueio atrioventricular (BAV) de diferentes graus. Se o paciente está instável, o tratamento imediato recomendado é o uso de um marcapasso transcutâneo, independentemente do tipo de bradiarritmia. Esse dispositivo, que tem uma taxa de captura de 80%, é simples e rápido de usar, estando disponível na maioria dos monitores modernos.
No entanto, a taxa de captura de 80% significa que o marcapasso transcutâneo não é infalível. Pacientes obesos, com doença pulmonar obstrutiva crônica (DPOC) ou com um tórax muito grande podem apresentar dificuldades na captura do marcapasso transcutâneo. Caso o marcapasso transcutâneo não seja suficiente ou esteja indisponível, outras opções incluem:
- Atropina: Administrada em doses de 0,5 mg até um máximo de 3 mg. No entanto, sua eficácia diminui com o aumento do grau de bloqueio.
- Dopamina: Em doses de 5 a 20 µg/kg/min, pode aumentar a frequência cardíaca.
- Adrenalina: Em doses de 2 a 10 µg/min, também ajuda a aumentar a frequência cardíaca e estabilizar o paciente.
Após a estabilização inicial, o paciente deve ser transferido para um marcapasso transvenoso, que oferece uma solução mais duradoura e eficaz. As fases e procedimentos do atendimento ao paciente instável com bradicardia podem ser observadas esquema abaixo:
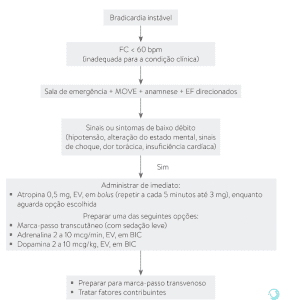
Fluxograma do Atendimento de Bradicardias Instáveis.
Fonte: InforMed.
Avaliação do Paciente Estável:
Para pacientes estáveis, é fundamental identificar a causa subjacente da bradiarritmia. Fatores como o uso de medicamentos (por exemplo, beta-bloqueadores) ou condições degenerativas devem ser considerados. A remoção de fatores desencadeantes pode reverter a bradicardia.
A gravidade do bloqueio atrioventricular é relevante na avaliação de pacientes estáveis:
- BAV de 1º grau ou BAV de 2º grau tipo 1 (Mobitz I): A chance de progressão para uma condição mais grave é baixa.
- BAV de 2º grau tipo 2 (Mobitz II) ou BAV de 3º grau: Esses pacientes têm um risco maior de instabilidade e podem precisar de um marcapasso transcutâneo de resgate.
Resumo:
A bradiarritmia é uma condição clínica comum, mas manejável. O reconhecimento dos diferentes tipos de bloqueio e a distinção entre instabilidade clínica e sintomas são cruciais para o tratamento eficaz. O manejo inicial inclui o uso de marcapasso transcutâneo, atropina, dopamina ou adrenalina, seguido pela estabilização com um marcapasso transvenoso. Pacientes com fatores desencadeantes específicos, como uso de medicamentos ou condições isquêmicas, podem precisar de um tratamento ajustado e monitoramento contínuo. Em casos de condições degenerativas, um marcapasso definitivo pode ser necessário.
Conheça o autor:
Dr. José Paulo Ladeira: Médico formado pela Faculdade de Ciências Médicas da Santa Casa de São Paulo, com residência em clínica médica e medicina intensiva pela USP. Possui MBA em Serviços de Saúde pela FIA e especializações em Clínica Médica, Medicina Intensiva e Medicina de Emergência. Atua no Hospital Sírio-Libanês desde 2001 e atualmente coordena o curso de Pós-Graduação em Medicina Intensiva. Foi coordenador de programas de residência médica e editor de mais de 40 capítulos de livros sobre medicina intensiva e emergências. Trabalha também no Departamento de Telemedicina do Hospital Israelita Albert Einstein.
 Clínica Médica
Clínica Médica







