Sumário
Introdução
- O hipotireoidismo congênito (HC) é a doença congênita mais comum do sistema endócrino e a principal causa de deficiência mental passível de prevenção no mundo. Tem uma prevalência que varia de 1:1.500 a 1:4.000 nascidos vivos, acometendo duas vezes mais o sexo feminino.
- O HC pode ser classificado em:
- Primário: causado por alterações na própria tireoide (~90% dos casos).
- Secundário: causado pela deficiência do hormônio tireotrófico (TSH) por alterações hipofisárias.
- Terciário: causado pela deficiência do hormônio liberador de tireotrofina (TRH) por alterações hipotalâmicas.
[voltar para o início]
Etiologia
- As causas do hipotireoidismo congênito em crianças variam de acordo com a classificação do hipotireoidismo, como mostra o Quadro 1.
Quadro 1 Causas de hipotireoidismo congênito.

HC: hipotireoidismo congênito; RN: recém-nascido; TRH: hormônio liberador de tireotrofina; TSH: hormônio tireotrófico; TRAB/: anticorpo anti-inibidor de TSH.
[voltar para o início]
Diagnóstico
Diagnóstico clínico
- A grande maioria dos recém-nascidos com hipotireoidismo congênito é assintomática. As manifestações clínicas tendem a se tornar mais evidentes após a terceira a quarta semana de vida, quando ocorre a redução dos níveis de T4 transferidos pela mãe ao final da gestação, sendo ainda mais evidentes após a sexta ou a 12ª semanas de vida. As possíveis manifestações clínicas são:
- Bócio.
- Macroglossia.
- Choro rouco.
- Icterícia prolongada.
- Pele seca e fria.
- Hipotonia.
- Hipoatividade.
- Hipotermia.
- Bradicardia.
- Sonolência.
- Fontanelas amplas.
- Distensão abdominal.
- Hérnia umbilical.
- Sucção fraca.
- Constipação (atraso na eliminação do mecônio).
Triagem neonatal
- A seguir, recomendações do Programa Nacional de Triagem Neonatal (PNTN) do hipotireoidismo congênito (HC): Dosagem do TSH por imunofluorimetria em amostra de sangue coletada em papel-filtro.
- Triagem em recém-nascido, a termo, e aparentemente saudável:
- A triagem deve ser feita 48 horas após o nascimento e até o 5º dia de vida (3º-5º dia de vida).
- Triagem em situações especiais:
- Em recém-nascidos prematuros (idade gestacional < 37 semanas), de baixo peso ao nascimento, gemelares, em uso de dopamina ou amiodarona, expostos a iodo, com anomalia cardíaca congênita, e naqueles criticamente enfermos, deve-se repetir a triagem neonatal, por um dos seguintes métodos: repetir o exame com 1 mês de vida, ou na alta hospitalar (o que ocorrer primeiro); ou realizar a triagem tripla no 5º, 10º e 30º dias de vida.
- Por se tratar de um teste de triagem, o teste do pezinho não é diagnóstico, e um paciente com teste de triagem neonatal alterado exige avaliação imediata com história, exame físico e exames laboratoriais. Os resultados alterados devem ser confirmados pelas dosagens das concentrações séricas de TSH, T4 total e/ou T4 livre.
- O Quadro 2 resume a conduta a ser tomada com base no nível de TSH encontrado no teste do pezinho.
Quadro 2 Interpretação dos resultados da triagem neonatal na avaliação do hipotireoidismo congênito.
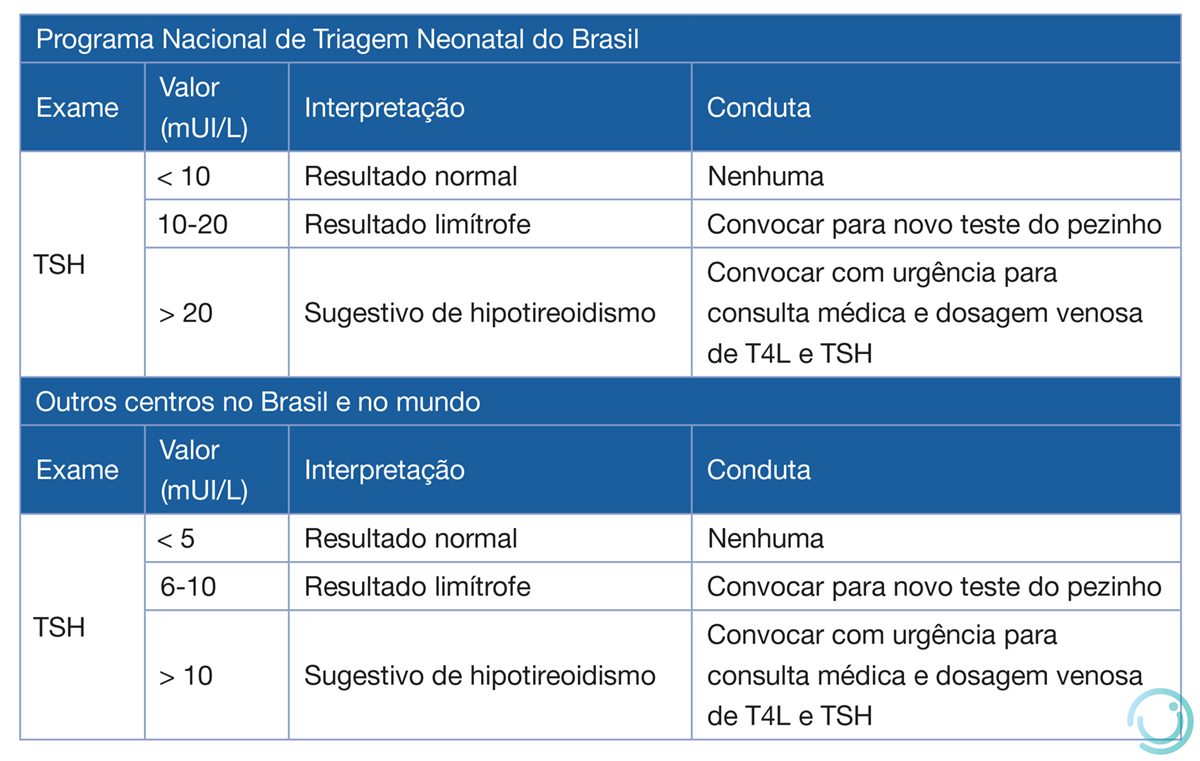
PNTN: Programa Nacional de Triagem Neonatal; TSH: hormônio tireotrófico.
Fonte: Alves CAD et al., 2018.
- Recém-nascidos com concentração sérica confirmatória de TSH entre 6 e 10 μU/mL e T4T/T4L normais devem ser seguidos com novas dosagens em 1 semana. Caso o TSH persista discretamente elevado com 1 mês de idade, mesmo com T4 na faixa da normalidade, deve-se considerar iniciar o tratamento (Tabela 1).
Tabela 1 Valores de referência para TSH, T4 total, T4 livre e tireoglobulina no período neonatal.
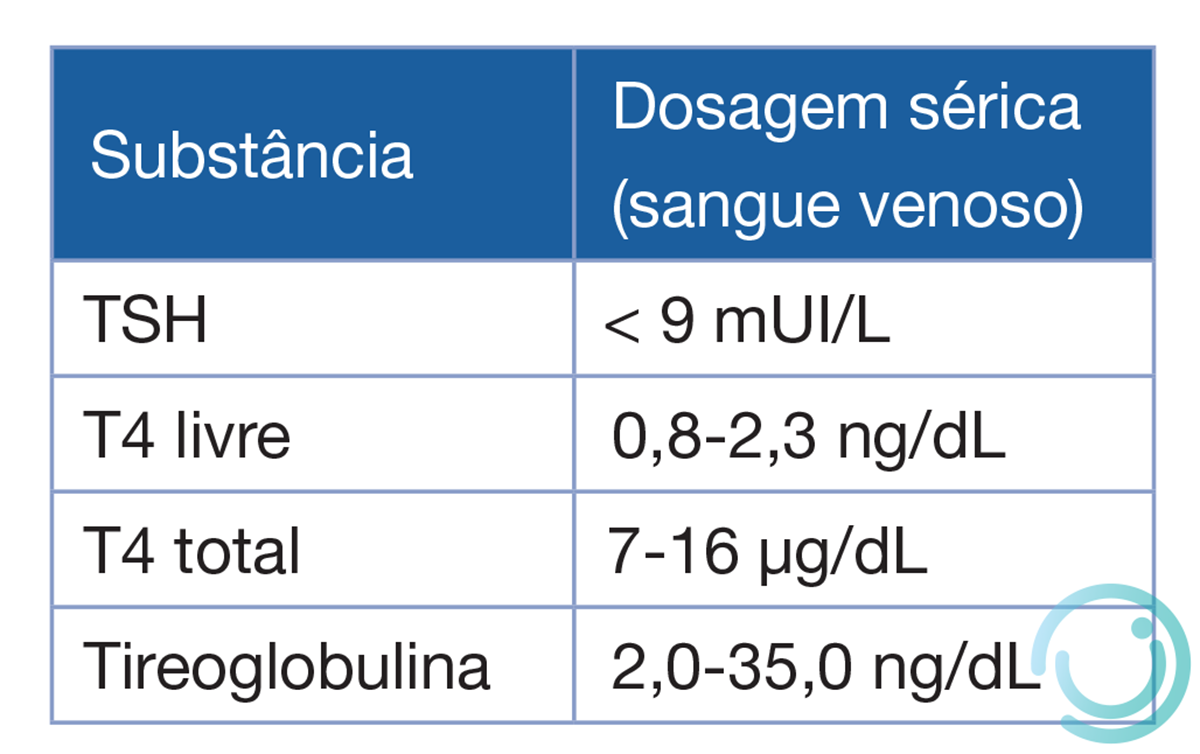
TSH: hormônio tireotrófico.
Fonte: PNTN, Brasil.
- Em cerca de 5% dos casos de HC, a elevação do TSH pode ser tardia e não identificada pelo teste de triagem neonatal. Dessa forma, caso o recém-nascido ou lactente apresente sintomas sugestivos de hipotireoidismo, deve-se fazer a dosagem sérica de TSH e T4T ou T4L, mesmo com resultados normais na triagem neonatal.
Diagnóstico laboratorial
- Exames iniciais para confirmação do hipotireoidismo: TSH, T4 livre.
- Interpretação dos exames laboratoriais e classificação do hipotireoidismo:
- Hipotireoidismo primário: TSH aumentado e T4 livre baixo.
- Hipotireoidismo secundário ou terciário (central): TSH normal ou baixo e T4 livre baixo.
- Hipotireoidismo subclínico: TSH aumentado e T4 livre normal.
- Diagnósticos diferenciais das alterações de T4 e TSH na investigação do hipotireoidismo congênito:
- T4 baixo e TSH normal:
- Prematuridade.
- Eutireóideo doente.
- Deficiência de TBG.
- Mutação da subunidade beta do TSH.
- Hipopituitarismo.
- Mutação do receptor de TRH.
- T4 normal e TSH aumentado:
- Hipotireoidismo primário subclínico.
- Deficiência de iodo.
- Uso de medicamentos na gravidez.
- Uso de medicamentos pelo recém-nascido.
- Outros exames:
- TRAB – se houver história de doença autoimune materna.
- Tireoglobulina.
- Nos casos de hipotireoidismo central para avaliar a função do eixo hipotálamo-hipófise:
- Cortisol.
- Prolactina.
- IGF-1, IGFBP-3.
- LH, FSH, estradiol/testosterona.
Diagnóstico por imagem
- Ultrassonografia doppler de tireoide.
- Cintilografia de tireoide com 99-tecnécio (baixo custo) ou 123I (escolha).
- Radiografia de idade óssea (lateral de joelhos para avaliação dos núcleos de ossificação distal do fêmur e o proximal da tíbia).
- Ressonância magnética de sela túrcica e sistema nervoso central – se suspeita de hipotireoidismo congênito secundário ou terciário.
- Obs.: a realização de exames de imagem não deve retardar o início do tratamento! Na presença de dificuldades na realização dos exames, a terapêutica deve ser iniciada a fim de evitar os possíveis danos, sendo a investigação etiológica adiada para os 3 anos de idade.
Quadro 3 Diagnóstico laboratorial e por imagem das diversas etiologias do hipotireoidismo congênito.
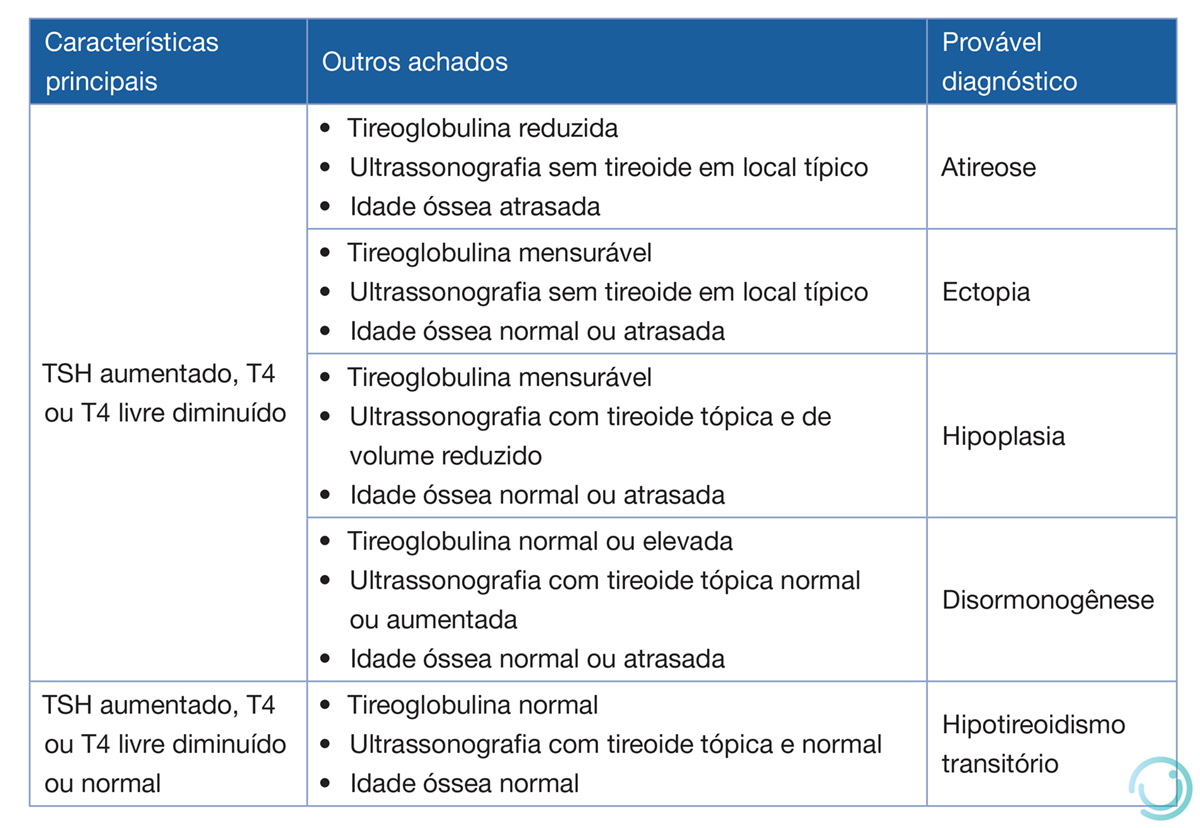
TSH: hormônio tireotrófico.
Fonte: Alves CAD et al., 2018.
[voltar para o início]
Tratamento
- Início o mais precocemente possível, após a coleta de exames confirmatórios, até os 14 dias de vida.
- Medicação:
- Levotiroxina, 1 x/dia, pela manhã em jejum, na dose de 10-15 mcg/kg/dia (em média 50 mcg/dia para recém-nascido a termo e 25-37,5 mcg/dia para prematuros).
- Como:
- Comprimido triturado, misturado com um pouco de água ou leite materno e administrado com uma colher – não dissolver na mamadeira.
- Obs.: se houver deficiência de ACTH associada (nos casos de hipotireoidismo central), a levotiroxina deve ser iniciada somente após 3-5 dias do início da reposição com glicocorticoide para evitar o desencadeamento de uma crise adrenal.
- Critérios bioquímicos para iniciar o tratamento do hipertireoidismo congênito:
- Decisão com base no teste do pezinho.
- TSH > 40 UI/mL = iniciar terapia, após coleta de sangue para dosagem venosa do T4L e TSH, sem esperar os resultados do exames, a não ser que fiquem prontos no mesmo dia.
- TSH < 40 UI/mL = aguardar resultados de dosagem venosa de T4L e TSH, desde que os resultados fiquem prontos no dia seguinte. Caso contrário, iniciar terapia após a coleta de sangue venoso.
- Decisão com base no resultado do T4L e TSH venoso.
- T4L menor que o valor de referência = iniciar o tratamento imediatamente.
- TSH > 20 UI/mL = iniciar o tratamento imediatamente, mesmo que o T4L seja normal.
- TSH 6-20 UI/mL = existem três opções:
- Investigar com exames de imagem para tentar chegar ao diagnóstico.
- Iniciar terapia imediatamente e, após a idade de 3 anos, suspender levotiroxina e retestar.
- Repetir a dosagem de T4L e TSH após 2 semanas.
- Metas do tratamento:
- Normalizar níveis séricos de T4L em 3 dias.
- Normalizar níveis séricos de TSH em 2 a 4 semanas.
- Manter T4L na metade superior do intervalo de normalidade da referência.
- Manter TSH < 5 UI/mL, de preferência entre 0,5-2 UI/mL.
- Acompanhamento:
- Dosagem de TSH e T4L:
- Em 2 e 4 semanas após o início do tratamento.
- Entre 0 e 6 meses da idade: a cada 1-2 meses.
- Entre 6 meses e 3 anos de idade: a cada 2-3 meses.
- Em > 3 anos: a cada 6-12 meses.
- Dosagens adicionais de TSH e T4L:
- 4 semanas após cada mudança de dose.
- Se a regularidade do tratamento for questionada.
- Se valores hormonais anormais.
- Monitoração do crescimento e desenvolvimento.
- Importante: a coleta de sangue deve ser feita antes de administrar a levotiroxina do dia.
[voltar para o início]
Prescrição na prática
- Exemplo de prescrição (cada caso deve ser avaliado individualmente e a decisão deve ser tomada pelo médico responsável pelo caso).
- Paciente do sexo feminino, 7 dias de vida, recém-nascida de termo (39 semanas), adequada para idade gestacional, sem intercorrências peri ou neonatais, teve alta da maternidade com a mãe, no terceiro dia de vida.
- Antecedentes familiares:
- Mãe: hígida, com 160 cm de estatura, menarca aos 12 anos.
- Pai: hígido, com 175 cm de estatura.
- Foi reconvocada por alteração no teste do pezinho com TSH 15 UI/mL com T4L normal.
- Passou em consulta médica com exame físico geral sem alterações, com perda de 8,5% do peso corporal, sem dificuldades para amamentação, diurese e evacuação normais, em aleitamento materno exclusivo.
- Ao exame físico: bom estado geral, sem anormalidades.
- Peso 3,050 kg.
- Comprimento: 49 cm.
- Ausência de bócio.
- FC 125 bpm.
- Foram solicitadas as dosagens séricas de TSH e T4L com resultado no dia seguinte pela manhã, assim como ultrassom Doppler de tireoide. Por dificuldades de agendamento, não foi possível realizar cintilografia de tireoide rapidamente:
- TSH 19 mUI/L.
- T4L 0,9 ng/dL.
- Ultrassom Doppler de tireoide: tireoide de dimensões reduzidas para faixa etária.
- Hipótese diagnóstica: hipotireoidismo congênito primário (provável hipoplasia de tireoide).
- Tratamento:
- Prescrita levotiroxina 37,5 mcg/dia.
- Coleta de TSH e T4L 2 semanas após início da terapia.
- Retorno após exames.
- Prescrição para casa:
- Nome do paciente.
- Peso: 3,050 kg.
- Uso interno contínuo:
- Levotiroxina 37,5 mcg: tomar 1 comprimido amassado, por via oral, em jejum, todos os dias. Aguardar 30 a 60 minutos para fazer a refeição.
[voltar para o início]
Referências
- Alves C, Cargnin K, de Paula L, Garcia L, Collet-Solberg P, Liberato Jr R, et al. Hipotireoidismo Congênito: Triagem Neonatal. Sociedade Brasileira de Pediatria. 2018;5:1-12.
- Alves CAD. Hipotireoidismo congênito. In: Alves CAD. Endocrinologia pediátrica. 1st ed. Barueri: Manole; 2019.
- Brasil. Ministério da Saúde. Programa Nacional de Triagem Neonatal (PNTN). Portaria nº 822, de 6 de junho de 2001.
- Brasil. Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas do Hipotireoidismo Congênito (PCDT). Portaria conjunta nº 5, de 16 de abril de 2021.
- Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Programa Nacional de Triagem Neonatal: oficinas regionais de qualificação da gestão. Brasília, DF: Ministério da Saúde; 2006.
- Brasil. Ministério da Saúde. Triagem Neonatal biológica: manual técnico. Brasília, DF: Ministério da Saúde; 2016.
- Léger J, Olivieri A, Donaldson M, Torresani T, Krude H, van Vliet G, et al. European Society for Paediatric Endocrinology consensus guidelines on screening, diagnosis, and management of congenital hypothyroidism. J Clin Endocrinol Metab. 2014;99(2):363-84.
- Rahmani K, Yarahmadi S, Etemad K, Koosha A, Mehrabi Y, Aghang N, et al. Congenital Hypothyroidism: Optimal Initial Dosage and Time of Initiation of Treatment: A Systematic Review. Int J Endocrinol Metab. 2016;14(3):e36080.
- van Trotsenburg P, Stoupa A, Léger J, Rohrer T, Peters C, Fugazzola L, et al. Congenital Hypothyroidism: A 2020-2021 Consensus Guidelines Update-An ENDO-European Reference Network Initiative Endorsed by the European Society for Pediatric Endocrinology and the European Society for Endocrinology. Thyroid. 2021;31(3):387-419.
 Pediatria
Pediatria