O que é conjuntivite aguda?
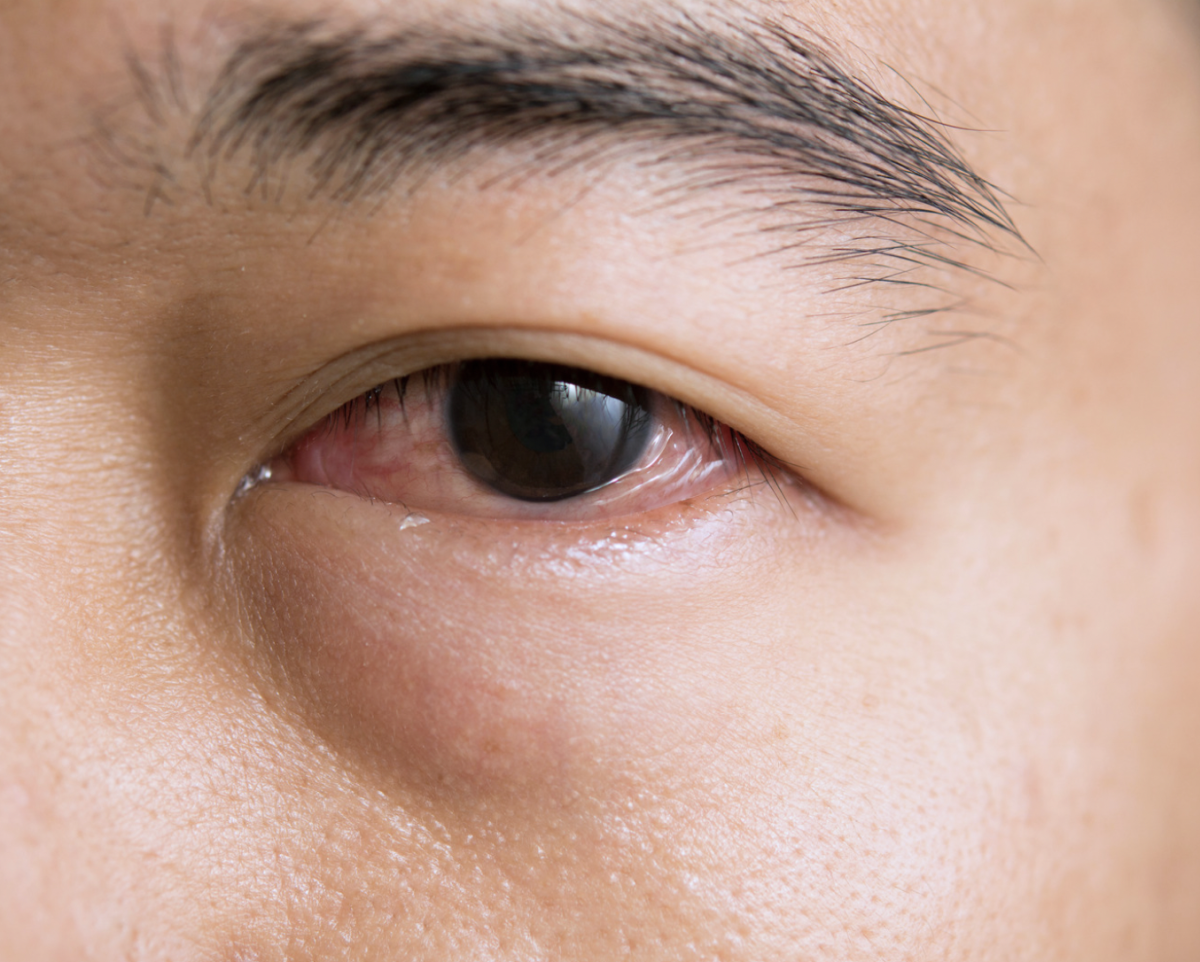
A conjuntivite aguda é a inflamação da conjuntiva, membrana que reveste a parte interna das pálpebras e a superfície anterior do globo ocular. Na prática clínica, costuma se apresentar como olho vermelho, irritação, lacrimejamento e, em alguns casos, secreção.
Embora seja uma condição comum e geralmente benigna, o principal desafio é diferenciar a conjuntivite de outras causas de olho vermelho que podem ameaçar a visão, como ceratite, uveíte anterior, glaucoma agudo, corpo estranho ocular e úlcera de córnea.
As causas mais frequentes incluem:
- infecção viral;
- infecção bacteriana;
- alergia;
- irritação química ou mecânica;
- uso de lentes de contato;
- medicamentos tópicos oculares;
- doenças inflamatórias ou imunomediadas.
Principais tipos de conjuntivite aguda
| Tipo de conjuntivite |
Achados mais sugestivos |
Na prática |
| Viral |
Lacrimejamento, ardência, sensação de corpo estranho, linfonodo pré-auricular, sintomas respiratórios recentes |
Geralmente causada por adenovírus; é altamente contagiosa |
| Bacteriana |
Secreção purulenta, cílios grudados ao acordar, início unilateral mais comum |
Pode ser autolimitada, mas antibiótico tópico pode acelerar a resolução em alguns casos, com evidência limitada. |
| Alérgica |
Prurido predominante, lacrimejamento, bilateralidade, história de rinite, asma ou dermatite atópica |
O prurido é a pista clínica mais importante |
| Gonocócica hiperaguda |
Secreção purulenta abundante, edema palpebral, quemose, evolução em 12 a 24 horas |
Urgência oftalmológica; risco de acometimento corneano |
| Por clamídia |
Curso persistente ou crônico, secreção mucosa, folículos conjuntivais, linfonodo pré-auricular |
Investigar infecção urogenital e coinfecção por gonorreia |
| Química ou tóxica |
História de exposição a produtos químicos, colírios ou irritantes |
Exposição química exige irrigação imediata |
Como diferenciar conjuntivite viral, bacteriana e alérgica?
A diferenciação clínica nem sempre é simples, porque há sobreposição de sintomas. Ainda assim, alguns achados ajudam bastante na consulta.
Conjuntivite viral
A conjuntivite viral geralmente começa em um olho e pode acometer o outro após alguns dias. É comum haver história de contato com pessoa com “olho vermelho”, sintomas de vias aéreas superiores ou surtos em ambientes coletivos, como escolas, creches e locais de trabalho.
Achados sugestivos:
- lacrimejamento;
- ardência ou sensação de areia nos olhos;
- secreção aquosa ou mucoide;
- linfonodo pré-auricular doloroso;
- início unilateral com posterior bilateralização;
- sintomas respiratórios recentes.
O adenovírus é a causa mais comum de conjuntivite viral e pode ser responsável por grande parte dos casos. A transmissão ocorre por contato direto com secreções ou superfícies contaminadas.
Conjuntivite bacteriana
A conjuntivite bacteriana costuma se associar a secreção purulenta e pálpebras grudadas ao acordar. Pode ser unilateral ou bilateral, mas o acometimento unilateral é mais comum do que na conjuntivite viral.
Achados sugestivos:
- secreção purulenta;
- emaranhamento dos cílios;
- olho vermelho;
- ardência ou sensação de corpo estranho;
- ausência de linfonodo pré-auricular na forma bacteriana não gonocócica;
- possível associação com otite média, sinusite ou faringite.
Os agentes bacterianos mais comuns incluem Streptococcus pneumoniae, Staphylococcus aureus, Moraxella catarrhalis e Haemophilus influenzae.
Conjuntivite alérgica
A conjuntivite alérgica é, em geral, bilateral. O achado clínico mais importante é o prurido ocular predominante. Pode ocorrer de forma sazonal ou perene e frequentemente se associa a rinite alérgica, asma ou dermatite atópica.
Achados sugestivos:
- prurido como queixa principal;
- lacrimejamento;
- bilateralidade;
- secreção aquosa ou mucoide;
- quemose;
- história pessoal de atopia.
Sinais de alerta: quando não tratar como conjuntivite simples?
Nem todo olho vermelho é conjuntivite. Alguns sinais indicam risco de doença ocular mais grave e devem motivar avaliação oftalmológica.
| Sinal de alerta |
Por que preocupa? |
| Dor ocular importante |
Sugere ceratite, uveíte, esclerite ou glaucoma agudo |
| Fotofobia significativa |
Pode indicar acometimento corneano ou inflamação intraocular |
| Redução da acuidade visual |
Não é esperado em conjuntivite simples |
| Uso de lentes de contato |
Aumenta risco de ceratite bacteriana |
| Trauma ocular |
Pode haver abrasão, corpo estranho ou lesão penetrante |
| Pupila irregular ou fixa |
Sugere condição intraocular mais grave |
| Mancha branca na córnea |
Pode indicar úlcera ou infiltrado corneano |
| Secreção purulenta intensa e hiperaguda |
Pensar em conjuntivite gonocócica |
| Imunossupressão |
Maior risco de infecções graves ou atípicas |
| Falha terapêutica após 7 a 10 dias |
Reavaliar diagnóstico e complicações |
| Recorrência frequente |
Investigar blefarite, olho seco, alergia crônica ou doença sistêmica |
Diagnóstico da conjuntivite aguda
Na maioria dos casos, o diagnóstico é clínico. A anamnese e o exame físico devem buscar ativamente:
- início e duração dos sintomas;
- unilateralidade ou bilateralidade;
- tipo de secreção;
- presença de prurido;
- dor, fotofobia ou perda visual;
- uso de lentes de contato;
- exposição a pessoas infectadas;
- sintomas respiratórios;
- história de alergias;
- exposição química;
- uso de colírios ou medicamentos;
- sintomas geniturinários em casos suspeitos de gonorreia ou clamídia.
Quando solicitar exames?
Exames laboratoriais não são necessários na maioria dos casos de conjuntivite aguda. Podem ser considerados em situações específicas:
| Situação |
Exames possíveis |
| Suspeita de conjuntivite neonatal |
Cultura, citologia e colorações especiais |
| Conjuntivite purulenta grave, recorrente ou crônica |
Cultura conjuntival |
| Suspeita de gonococo |
Gram e cultura específica |
| Suspeita de clamídia |
Teste molecular ou cultura |
| Suspeita de conjuntivite adenoviral |
Imunoensaio rápido para adenovírus, quando disponível |
| Exposição química |
Medida do pH ocular |
Tratamento da conjuntivite aguda
O tratamento depende da etiologia provável. O ponto central é evitar o uso indiscriminado de antibióticos e reconhecer situações que exigem encaminhamento.
Tratamento da conjuntivite viral
A conjuntivite viral é, na maioria das vezes, autolimitada. O tratamento é sintomático.
Medidas recomendadas:
- compressas frias;
- lágrimas artificiais;
- higiene das mãos;
- evitar compartilhar toalhas, fronhas e maquiagem;
- afastamento de ambientes coletivos durante fase contagiosa, conforme contexto clínico;
- evitar coçar os olhos.
Antibióticos não têm benefício na conjuntivite viral não complicada. Corticosteroides tópicos só devem ser usados com orientação oftalmológica, especialmente quando há pseudomembranas ou infiltrados corneanos.
Tratamento da conjuntivite bacteriana
A conjuntivite bacteriana leve pode ser autolimitada. No entanto, antibióticos tópicos de amplo espectro podem reduzir modestamente o tempo de sintomas com evidência limitada.
Opções frequentemente utilizadas incluem:
- eritromicina tópica;
- azitromicina tópica;
- polimixina associada a trimetoprima.
Em quadros mais graves, em imunocomprometidos ou quando há maior risco de resistência, fluoroquinolonas tópicas podem ser consideradas. Aminoglicosídeos, como gentamicina e tobramicina, não são preferidos de rotina devido ao risco de toxicidade corneana e irritação.
Tratamento da conjuntivite alérgica
A base do tratamento é reduzir exposição ao alérgeno e controlar a inflamação alérgica.
Medidas gerais:
- compressas frias;
- lágrimas artificiais;
- evitar coçar os olhos;
- reduzir exposição a alérgenos conhecidos;
- higiene palpebral quando indicada.
Para casos moderados, podem ser usados anti-histamínicos tópicos, estabilizadores de mastócitos ou colírios com dupla ação, como cetotifeno ou olopatadina, conforme disponibilidade e perfil do paciente.
Casos graves, persistentes, com suspeita de ceratoconjuntivite atópica ou primaveril, ou com acometimento corneano devem ser avaliados por oftalmologista. Corticosteroides tópicos não devem ser prescritos sem avaliação especializada.
Orientações para prevenir transmissão
As conjuntivites viral e bacteriana são contagiosas. As orientações ao paciente são parte essencial do tratamento.
| Orientação |
Justificativa |
| Lavar as mãos com frequência |
Reduz transmissão por contato |
| Não compartilhar toalhas, fronhas ou maquiagem |
Evita contaminação de objetos pessoais |
| Evitar tocar ou coçar os olhos |
Reduz autoinoculação e transmissão |
| Descartar ou higienizar itens contaminados |
Especialmente maquiagem e lentes |
| Suspender lentes de contato durante o quadro |
Reduz risco de ceratite |
| Limpar secreções com gaze ou lenço descartável |
Evita disseminação |
Conjuntivite em usuários de lentes de contato
Usuários de lentes de contato exigem atenção especial. Nesses pacientes, olho vermelho com dor, fotofobia ou redução visual deve levantar suspeita de ceratite, especialmente se houver uso prolongado, higiene inadequada ou hábito de dormir com as lentes.
Conduta prática:
- suspender imediatamente o uso das lentes;
- avaliar acuidade visual;
- investigar dor, fotofobia e sensação de corpo estranho;
- considerar encaminhamento ao oftalmologista;
- se houver suspeita bacteriana, fluoroquinolona tópica pode ser indicada conforme avaliação clínica.
Conjuntivite neonatal
A conjuntivite neonatal ocorre nos primeiros 30 dias de vida e merece abordagem específica. Embora alguns casos sejam leves, infecções por gonococo, clamídia, herpes ou pseudomonas podem causar complicações oculares graves e infecção sistêmica.
Todo recém-nascido com suspeita de conjuntivite infecciosa deve ser avaliado com urgência, preferencialmente com suporte oftalmológico.
Perguntas frequentes sobre conjuntivite aguda
Conjuntivite precisa de antibiótico?
Nem sempre. A conjuntivite viral, que é comum em adultos, não melhora com antibiótico. A conjuntivite bacteriana leve também pode ser autolimitada, embora antibióticos tópicos possam reduzir discretamente o tempo de sintomas em alguns casos.
Prurido sugere qual tipo de conjuntivite?
Prurido ocular predominante sugere conjuntivite alérgica, especialmente quando o quadro é bilateral e associado a rinite, asma ou dermatite atópica.
Secreção purulenta sempre é bacteriana?
Secreção purulenta é mais sugestiva de conjuntivite bacteriana, mas deve-se avaliar intensidade, tempo de evolução e sinais de gravidade. Se a secreção for abundante e hiperaguda, especialmente em adulto jovem sexualmente ativo, é necessário considerar conjuntivite gonocócica.
Quando encaminhar ao oftalmologista?
Encaminhe se houver dor importante, fotofobia, perda visual, uso de lentes de contato com sintomas relevantes, trauma, alteração pupilar, acometimento corneano, secreção purulenta grave, imunossupressão, recorrência ou falta de resposta após 7 a 10 dias.
Conclusão
A conjuntivite aguda é uma causa comum de olho vermelho, mas sua abordagem exige atenção aos detalhes. A presença de prurido favorece etiologia alérgica; secreção purulenta favorece etiologia bacteriana; e lacrimejamento com linfonodo pré-auricular e sintomas respiratórios sugere etiologia viral.
Na prática, o mais importante é reconhecer sinais de alerta, evitar antibióticos desnecessários, orientar medidas de prevenção de transmissão e encaminhar precocemente os casos com risco de acometimento corneano ou perda visual.
Referência bibliográfica
BMJ Best Practice. Conjuntivite aguda. Última atualização: 22 out. 2025.
Gabriel Henriques Amorim é médico (CRM-SP 272307), especialista em Educação na Saúde pela USP e residente de Medicina de Família e Comunidade no Hospital das Clínicas da FMUSP. No blog da Manole, compartilha conteúdos práticos, baseados em evidências, voltados para o dia a dia do cuidado em saúde.
 Medicina de Família e Comunidade
Medicina de Família e Comunidade